Cos’è la cataratta?
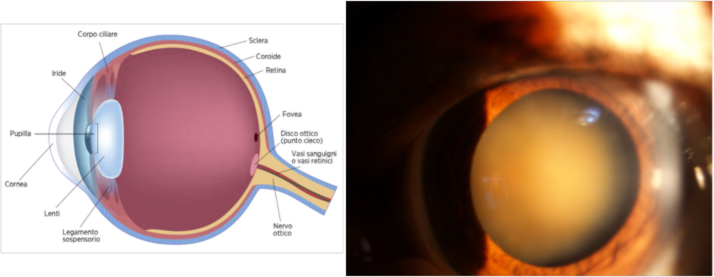
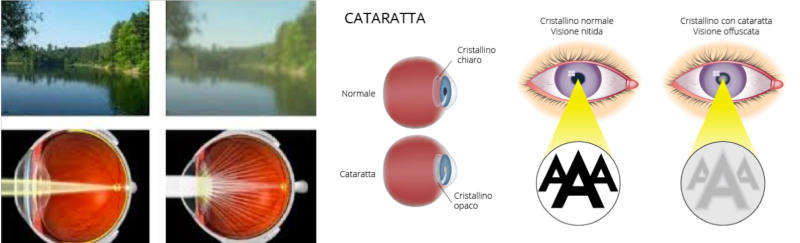
La cataratta è l’opacizzazione del cristallino, la lente che all’interno dell’occhio ha la funzione di mettere a fuoco le immagini da proiettare sulla retina. È un problema frequente dopo i 60 anni, e affligge addirittura il 95% degli over 75. Nel 5% dei casi, tuttavia, compare in persone più giovani: in questi casi la malattia può essere congenita o essere causata da farmaci, traumi o malattie
A provocarla, nella stragrande maggioranza dei casi, è l’invecchiamento che fa aggregare tra loro le proteine del cristallino e le espone a processi di ossidazione, come se arrugginissero. Per questo un’alimentazione sana e ricca di frutta e verdura può contribuire a prevenire il fenomeno, che è favorito anche dall’esposizione prolungata ai raggi ultra violetti, dal diabete, dal fumo. Ecco perchè è importante anche usare sempre gli occhiali da sole, tenere sotto controllo la glicemia ed evitare di fumare.
Lo sviluppo della cataratta determina un graduale annebbiamento della vista, difficoltà visive di notte quando ci si trova di fronte a fonti luminose (fanali delle automobili), difficoltà nel distinguere i colori ed, in generale, un peggioramento della visione e della qualità della vita.
A seconda del tipo di opacità si distinguono tre tipi di cataratta:
- cataratta nucleare– colpisce parte centrale del cristallino,
- cataratta corticale – colpisce la parte esterna,
- cataratta sottocapsulare posteriore– colpisce solo la parte posteriore del cristallino.
Il sintomo più importante della cataratta è una progressiva perdita della vista. Inizialmente i disagi visivi sono modesti perché l’opacizzazione del cristallino (cataratta) può essere circoscritta a piccole aree ma con il passare del tempo compaiono i seguenti sintomi della cataratta:
- vista appannata
- elevata sensibilità alla luce con sensazioni di abbagliamento (gli oggetti illuminati sembrano circondati da aloni, fastidio alla luce solare)
- riduzione della visibilità di notte
- diminuzione del contrasto delle immagini (i colori appaiono sbiaditi)
- variazione di miopia, astigmatismo o ipermetropia
Come si cura?
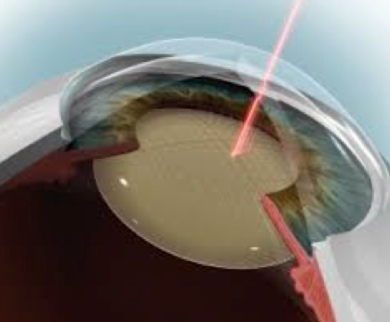
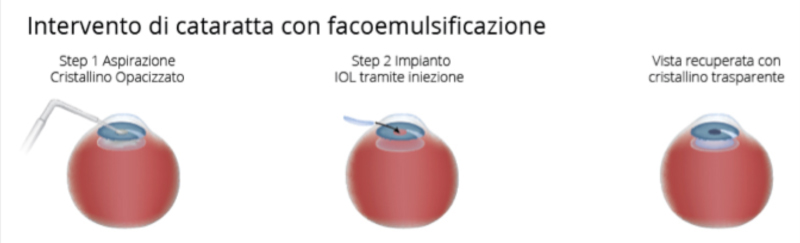
L’unica terapia per la cataratta è la sua rimozione chirurgica. L’intervento consiste nell’asportazione della porzione opacizzata del cristallino e nell’impianto di una lente sostitutiva di materiale plastico (cristallino artificiale o IOL, Intra Ocular Lens). I progressi tecnologici degli ultimi anni che hanno consentito di rendere molto più rapido e meno invasivo l’intervento non devono tuttavia trarre in inganno, inducendo a credere che si tratti di un’operazione banale: si tratta di una procedura molto delicata, in cui occorre effettuare la sostituzione della lente preservando la sua capsula naturale, costituita da un involucro sottilissimo, di soli 5 micron di spessore (per confronto, si pensi che un capello ha un diametro nell’ordine dei 60 micron).
Il chirurgo effettua l’intervento da un apertura di soli 2 mm e all’interno dell’occhio ha uno spazio massimo di 3 mm al centro e meno di 1 mm alla periferia del campo chirurgico. In questo spazio ristretto deve operare senza danneggiare la capsula naturale. Perciò è importante a questo scopo non solo la disponibilità di attrezzature adeguate ma anche l’abilità e l’esperienza del chirurgo, che deve essere preparato e addestrato a eseguire con precisione l’operazione.
La procedura non deve quindi essere sottovalutata sebbene in Italia, ogni anno, vengano eseguiti oltre 500.000 interventi per la cura della cataratta e l’Organizzazione Mondiale della Sanità abbia identificato l’intervento di cataratta come la procedura chirurgica più praticata al mondo, e anche la più sicura.
Quando operare la cataratta
L’evoluzione della tecnologia consente oggi anche di ripensare la tempistica dell’operazione. Un tempo si aspettava a intervenire quando la patologia era in fase avanzata e la visione ormai notevolmente compromessa. La strategia di attesa era giustificata da un lato dai rischi dell’intervento, che dovevano essere controbilanciati da una condizione grave, e dal fatto che il cristallino molto opacizzato e indurito poteva essere rimosso con maggiore facilità. Con le metodiche di oggi, più sicure e meno invasive, questa attesa non è più necessaria. Il momento migliore per intervenire deve essere oggetto di discussione tra il medico e il paziente, che deve valutare soggettivamente quando l’evoluzione della malattia compromette la sua vista in modo da influire sulla sua attività di ogni giorno, in relazione al suo stile di vita, alla professione svolta, alle esigenze personali.
Nel colloquio con il medico, al paziente sarà anche spiegato quali aspettative può ragionevolmente avere sull’intervento: se gli consentirà di eliminare totalmente l’uso degli occhiali o di limitarlo ad alcune attività, per esempio alla guida, se permetterà di ottenere una vista ottimale o se comunque non potrà rimediare ad altri tipi di patologie che compromettono la visione, per esempio a livello della retina. La sostituzione chirurgica del cristallino può essere effettuata con vari metodi: mentre un tempo la tecnica di asportazione della lente opacizzata era meccanica, oggi si basa sull’aspirazione del materiale dopo averlo fluidificato con gli ultrasuoni e dopo l’avvento del nuovissimo laser a Femtosecondi la precisione del taglio ed il minore traumatismo sull’occhio sono diventati la futura realtà. L’evoluzione delle lenti consente oggi di effettuare una incisione molto più piccola (1,8-2mm) di quella che si faceva un tempo (3,5-4 mm), con una tecnica che permette di richiudere l’apertura con un meccanismo a valvola, senza bisogno di punti.
Le lenti intraoculari
Per la cura della cataratta, vengono utilizzate diversi tipi di lenti, le cui caratteristiche sono calcolate dal chirurgo per correggere, insieme con l’opacità del cristallino, anche alcuni difetti di refrazione dell’occhio. La valutazione individuale tiene conto non solo delle caratteristiche cliniche e anatomiche del paziente, ma anche delle sue esigenze e abitudini: talvolta può essere opportuno, per esempio, lasciare un leggero grado di miopia per evitare di dover sempre mettere gli occhiali da vicino, o viceversa. Le lenti fornite dal Servizio sanitario permettono di risolvere in maniera efficace e sicura il problema della cataratta e contemporaneamente intervenire su miopia oppure ipermetropia. A richiesta del paziente e su indicazione del medico, invece, si possono utilizzare altre lenti più sofisticate con caratteristiche particolari:

Lenti multifocali, ossia capaci di mettere a fuoco a due distanze, una da lontano e una da vicino, che possono quindi correggere sia la miopia, sia la presbiopia, contemporaneamente.
Lenti toriche, che consentono di correggere l’astigmatismo, difetto visivo congenito per cui gli oggetti appaiono distorti e sfuocati sia da lontano sia da vicino. Per questa condizione, quindi, la correzione con lenti interne è particolarmente indicata, anche perchè rende poi più facilmente tollerabili gli occhiali multifocali utilizzati per ovviare a miopia e presbiopia.
Lenti toriche multifocali, che combinano i due effetti. Sono lenti intraoculari (IOL) che hanno due o più punti focali e permettono di vedere bene da lontano e da vicino dopo l’operazione alla cataratta.Per la lettura prolungata ed i caratteri molto piccoli si rende comunque necessario l’uso di lenti correttive.Al buio, possono associarsi alla visione di aloni colorati intorno alle sorgenti luminose. Si possono oggi impiantare anche in chi ha già eseguito un intervento di cataratta tradizionale e desidera liberarsi dagli occhiali
Lenti asferiche, la cui forma più curva nel centro e piatta ai bordi, compensando i naturali difetti della cornea, permette una visione migliore in qualsiasi situazione, anche al buio.
Lenti filtrate, che grazie a speciali pigmenti assorbono e filtrano i raggi potenzialmente dannosi per la retina.
Come prepararsi all’intervento
Tre quattro giorni prima dell’intervento occorre sospendere l’uso delle lenti a contatto morbide nell’occhio da operare; il trucco alle palpebre invece va arrestato almeno tre giorni prima; occorre inoltre sospendere eventuali terapie locali a base di colliri, pomate ecc. ed iniziare quella prescritta dal chirurgo. Prima di uscire di casa per l’intervento lavare il viso e le palpebre con sapone; utile è anche munirsi di un paio di occhiali da sole da utilizzare dopo l’operazione.
Anestesia per l’intervento. L’operazione è un intervento di microchirurgia molto delicato e preciso che richiede molta competenza ed esperienza; esso deve essere sempre eseguito con l’aiuto di un microscopio operatorio. L’intervento dura quindici-venti minuti ed è indolore quale che sia l’anestesia. L’anestesia può essere totale o locale o topica; la più usata attualmente è quella topica.
Anestesia mediante colliri anestetici: è quella più gradita dai pazienti e quella più usata dai chirurghi più esperti; con questa procedura si evitano le iniezioni intorno all’occhio pur potendo eseguire l’operazione in maniera indolore. Non solo, ma il paziente comincia a vedere, anche se in maniera non precisa, già alcuni minuti dopo l’operazione; inoltre egli non necessita di bendaggio per cui può lasciare l’ambulatorio chirurgico con l’occhio protetto solo da un paio di occhiali da sole.
Anestesia locale il chirurgo inietta un anestetico nella regione circostante all’occhio; questo ottiene vari risultati: evita al paziente ogni dolore durante l’intervento, inoltre impedisce i movimenti dell’occhio e la chiusura delle palpebre; consente quindi al chirurgo di operare quasi come se il paziente fosse addormentato.
Anestesia totale il medico anestesista addormenta completamente il paziente. Viene raramente utilizzata.
I progressi fatti recentemente nella chirurgia oculare consentono di eseguire, nella maggioranza dei casi, l’intervento in anestesia topica, cioè con colliri, senza dare dei punti ed in maniera ambulatoriale. Quando durante l’operazione vengono applicati dei punti di sutura essi vanno quasi sempre rimossi; la manovra è semplice ed indolore e viene eseguita in ambulatorio.
Le cure dopo l’intervento
Prima di lasciare il centro chirurgico viene consegnato un foglio con le istruzioni dei farmaci da utilizzare.
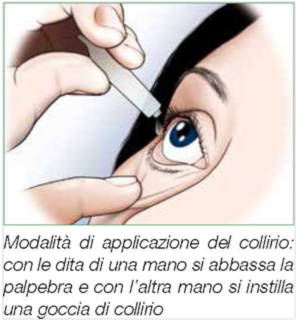
Il paziente deve iniziare le cure dopo un paio d’ore dall’intervento, deve cioè iniziare a prendere le pillole e i colliri prescritti dal chirurgo. Il paziente non deve mai sospendere le cure (colliri o pillole) a meno che sia il chirurgo a dirlo; esse aiutano l’occhio operato a guarire meglio ed a prevenire complicazioni. Per applicare i colliri (per le pomate la procedura è uguale) nell’occhio operato, il paziente deve sedersi su una sedia (in alternativa può stare sdraiato a letto), deve aprire bene ambedue gli occhi e guardare verso il soffitto; poi deve abbassare con l’indice della mano sinistra la palpebra inferiore; in tal maniera fra l’occhio e la palpebra si forma una specie di coppa che serve a ricevere le gocce di collirio medicinale; qui con la mano destra vanno instillate 1-2 gocce del prodotto. Il paziente deve poi chiudere le palpebre (senza stringerle) e attendere per qualche secondo l’assorbimento del prodotto. Quando i colliri prescritti sono più di uno essi vanno applicati uno di seguito all’altro a distanza di qualche minuto. E’ bene che almeno nei primi 2-3 giorni sia un familiare ad instillare i colliri. Durante l’applicazione del collirio occorre prestare attenzione a non esercitare pressioni nell’occhio appena operato.
Precauzioni dopo l’intervento
- L’occhio operato viene raramente bendato; il più delle volte viene protetto con un paio di occhiali da sole che hanno lo scopo di riparare l’occhio dalla luce, dall’aria, dalla polvere e soprattutto da eventuali traumi; gli occhiali da sole non occorre che siano molto scuri, ma vanno tenuti durante tutta la giornata, quindi anche in casa, per almeno una settimana; in casa, possono anche essere chiari (il paziente che si appresta ad affrontare l’intervento di cataratta si munisca di un occhiale appropriato).
- Durante la notte invece l’occhio, per la prima settimana, va protetto con una “conchiglia” in plastica che in genere viene fornita alla dimissione; la conchiglia va tenuta in sede con due o tre cerotti; essa serve ad evitare involontari traumi all’occhio ed a proteggere contro strofinamenti, sempre possibili nel sonno.
- Una o due volte al giorno le palpebre dell’occhio operato vanno delicatamente pulite con un fazzolettino detergente o con un po’ di cotone bollito; chi esegue tale manovra deve evitare pressioni sul bulbo oculare e comunque sulla parte operata.
Nel periodo successivo all’intervento il paziente deve inoltre usare alcune altre attenzioni:
- non si deve assolutamente strofinare l’occhio operato (per almeno un mese); è opportuno evitare gli strofinamenti, soprattutto se pesanti, anche nei mesi successivi.
- Non si deve inoltre fare sforzi fisici eccessivi (per i primi 2-3 giorni); per esempio non si devono sollevare pesi superiori ai dieci chilogrammi, non prendere in braccio bambini ecc.
- L’uso di macchinari o di strumenti pericolosi è sconsigliato per un periodo di almeno una settimana.